Chronisches Handekzem: Diagnose, Innovationen und Herausforderungen
Interessengebiete: Allgemeinmedizin und Innere Medizin, Haut- und Geschlechtskrankheiten, Allergologie
Das Chronische Handekzem ist eine multifaktorielle, entzündliche Hauterkrankung der Hände und/oder Handgelenke, die mindestens drei Monate andauert oder mehr als zweimal pro Jahr auftritt. Die Erkrankung ist oft schwer zuzuordnen und beeinträchtigt die Lebensqualität der Betroffenen erheblich. Das Chronische Handekzem stellt eine diagnostische und therapeutische Herausforderung dar, da die Behandlung je nach Subtyp und Schweregrad individuell angepasst werden muss.
Diese Fortbildung erläutert die Pathogenese, die Diagnostik und die leitliniengemäße Therapie mit Fokus auf Hautschutz, Triggervermeidung und geeigneter Basistherapie und zeigt, insbesondere bei mittelschweren bis schweren Verläufen, neue, innovative, nicht-steroidale Therapieoptionen auf, deren Wirksamkeit durch Studien belegt sind.
Kursinhalt
Inhaltsverzeichnis
Einleitung
Ein Handekzem ist eine multifaktorielle, entzündliche Hauterkrankung der Hände und Handgelenke.
Als chronisch gilt es, wenn es mindestens drei Monate besteht oder zweimal oder häufiger pro Jahr rezidiviert. Das Chronische Handekzem ist klinisch heterogen; es existieren verschiedene ätiologische und klinischen Subtypen die oft gleichzeitig vorhanden sind.

Abb. 1: Definition des Chronischen Handekzems und Übersicht der ätiologischen sowie klinischen Subtypen.
Subtypen
Subtypen können ätiologisch (ursachenbasiert) klassifiziert werden, darunter:
- irritatives Kontaktekzem
- allergisches Kontaktekzem
- atopisches Handekzem im Kontext einer atopischen Dermatitis
- selten: Proteinkontaktdermatitis
Daneben gibt es Subtypen, bei denen die Ursache nicht leitend ist, sondern die Einteilung primär nach dem klinischen Bild erfolgt, z. B.:
- hyperkeratotisches Handekzem
- akut rezidivierendes vesikuläres Handekzem (früher: dyshidrosiformes Handekzem)
- nummuläres Handekzem
- Pulpitis (Befall der Fingerkuppen)
Wichtig ist, dass Mischformen aus unterschiedlichen ätiologischen und klinischen Subtypen möglich sind und Patientinnen/Patienten mehrere Subtypen gleichzeitig aufweisen können; zudem lässt sich vom Aussehen häufig nicht zuverlässig auf den Subtyp schließen.
Klinisches Bild
Das Handekzem zeigt viele Gesichter. Häufige Grundmuster sind Entzündungszeichen wie Rötung oder Ödem. Darüber hinaus können stark verhornte Hände, stark juckende kleine Bläschen und gelegentlich eine Nagelbeteiligung auftreten.
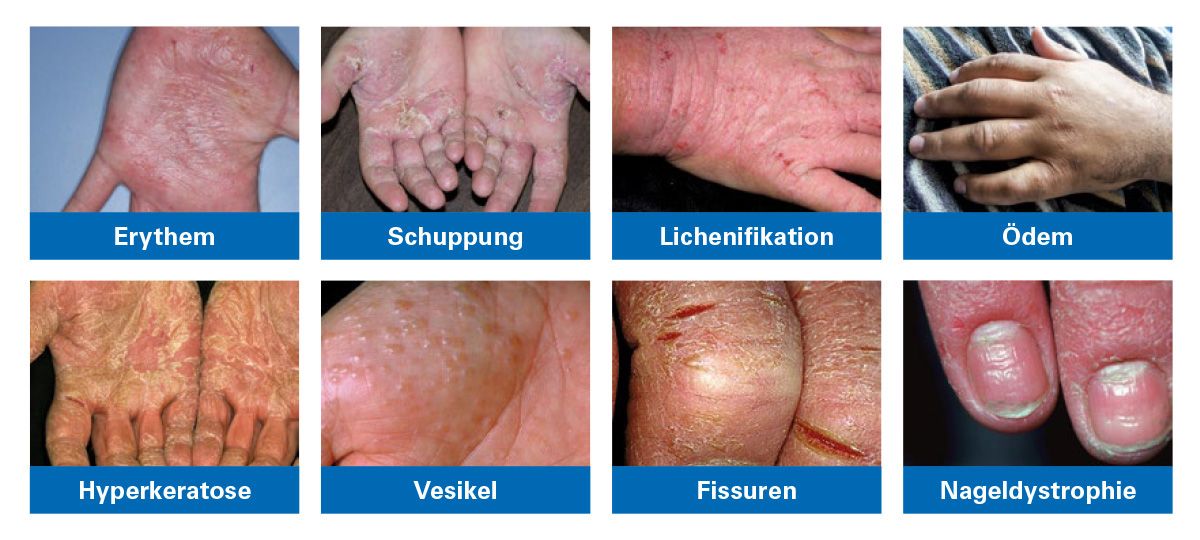
Abb. 2 Klinisches Spektrum des Chronischen Handekzems (u. a. Rötung/Ödem, Hyperkeratose, vesikuläre Läsionen, ggf. Nagelbeteiligung).
Risikofaktoren
Handekzeme treten besonders bei Menschen auf, die ihre Hände intensiv nutzen – beruflich oder im häuslichen Umfeld. Typische Risikokonstellationen sind Tätigkeiten mit Nassarbeit, regelmäßigem/längerfristigem Tragen von Handschuhen sowie Exposition gegenüber Reizstoffen (Irritanzien) und Allergenen.
Begünstigend wirkt zudem eine vorausgehende oder bestehende atopische Dermatitis sowie eine Anamnese mit Ekzemen, Asthma und Heuschnupfen im Kindesalter.
Epidemiologie und Relevanz
In der CHECK-Studie wurde die Prävalenz des Chronischen Handekzems in der Allgemeinbevölkerung in sechs Ländern (u. a. Kanada, Frankreich, Italien, Spanien, Großbritannien; einschließlich Deutschland) untersucht.
Das Chronische Handekzem zeigte eine jährliche Prävalenz von 4,7 % bei über 60.000 Befragten. Die Prävalenz war höher bei Frauen, häufiger bei Erwerbstätigen und trat besonders häufig im Alter von 30–39 Jahren auf.

Abb. 3: Jahresprävalenz des Chronischen Handekzems in der CHECK-Studie (gesamt sowie nach Geschlecht, Erwerbsstatus und Altersgruppen).
In Deutschland ist das Handekzem zudem die am häufigsten gemeldete Berufsdermatose und besitzt daher eine besondere Relevanz. Für Betroffene ist die Erkrankung mit erheblichem Leidensdruck verbunden, einschließlich Unsicherheit im sozialen Umgang, Sorge vor negativer Wahrnehmung, Unverständnis, Stigmatisierung, Traurigkeit, Frustration und geringer Selbstachtung. Daraus ergibt sich die Notwendigkeit, Patientinnen/Patienten mit Handekzemen frühzeitig zu erkennen und frühzeitig zu behandeln.
Pathogenese
Das Handekzem ist multifaktoriell. Ein zentraler gemeinsamer Nenner ist eine gestörte Immunantwort mit Hautentzündung und gleichzeitig bestehenden Hautbarrieredefekten: Die epidermale Hautschutzbarriere ist beeinträchtigt, wodurch sich ein Entzündungszyklus entwickeln kann, der die Chronifizierung begünstigt.
Zu den beitragenden äußeren Faktoren zählen Reizstoff-/Irritanzienkontakt, wobei Wasser beim Händewaschen als wichtiges Irritans genannt wird, Kontaktallergene sowie Pathogene (u. a. im Kontext von Mikrobiom und mikrobieller Superinfektion).
Unterschiedliche Handekzem-Subtypen können unterschiedliche Immunsignaturen aufweisen (z. B. je nachdem, ob irritatives/allergisches Kontaktekzem oder atopisches Handekzem im Vordergrund steht), es lassen sich jedoch aus dem klinischen Bild keine sicheren Rückschlüsse auf Hauptauslöser oder Immunsignatur ziehen.
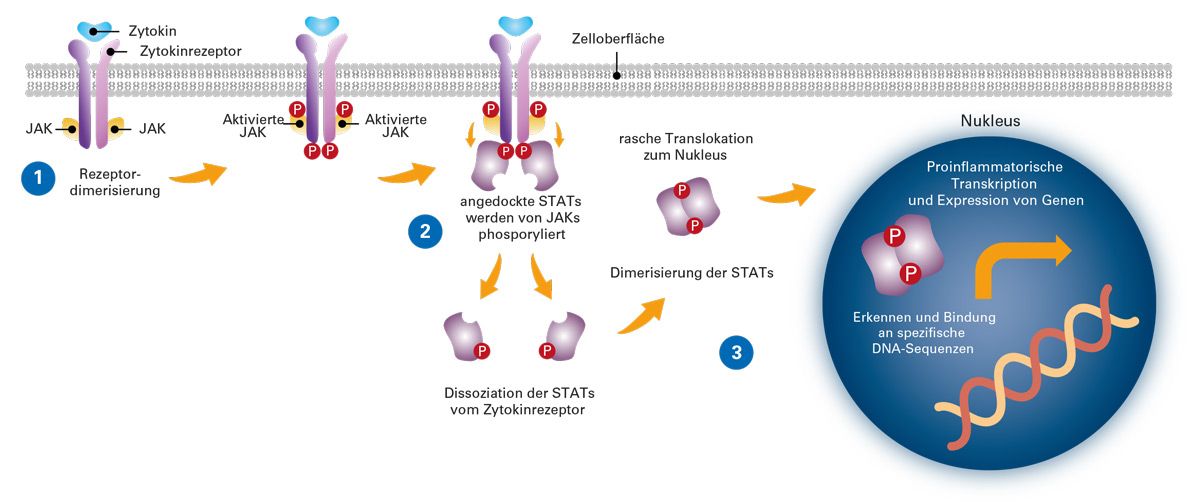
Für die Pathogenese spielt der JAK-STAT-Signalweg eine wichtige Rolle: Es handelt sich um Signalübertragungskaskaden, die zu proinflammatorischer Transkription im Zellkern und Expression bestimmter Gene führen und dadurch Entzündung und Hautbarrierestörung begünstigen und beeinflussen.
Kernaussage: Das Chronische Handekzem ist eine chronisch-entzündliche und häufige Hauterkrankung mit multifaktorieller Pathogenese und hoher klinischer Heterogenität. Unabhängig vom Subtyp sind Entzündung und Barrierefunktionsstörung gemeinsame Merkmale. Aufgrund der erheblichen Belastung der Betroffenen sind Früherkennung und adäquate Behandlung essenziell.
Leitlinienbasierte Therapie
S2k-Leitlinie und Stufenschema
Für die Behandlung des Handekzems liegt eine S2k-Leitlinie vor, die neben der Therapie auch Diagnostik und Prävention adressiert; im Fokus der Fortbildung steht jedoch die Therapie.
Die Leitlinie arbeitet mit einem Stufenschema, das nach Schweregraden gegliedert ist: Stufe 0: trockene Haut; Stufe 1: leichtes Handekzem; Stufe 2: mittelschweres bis schweres Handekzem; Stufe 3: besonders persistierende, mittelschwere/schwere, chronische oder rezidivierende Handekzeme.
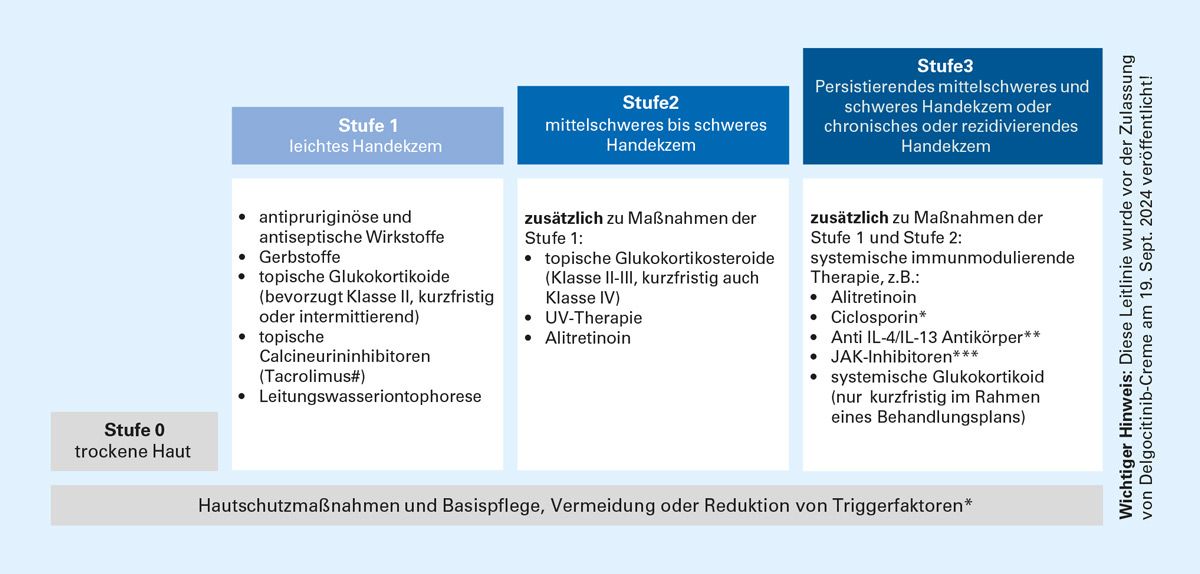
Abb. 5: Stufenschema der Therapie des Handekzems gemäß S2k‑Leitlinie (Stufen 0–3) einschließlich Basismaßnahmen.
Basismaßnahmen
Unabhängig von Schweregrad und Subtyp sind Hautschutzmaßnahmen, Triggervermeidung und Basispflege als konstante Grundlage essenziell. Dazu zählt insbesondere, identifizierte spezifische Triggerfaktoren zu meiden sowie die Haut regelmäßig zu rückfetten bzw. rückzubefeuchten und vor weiteren schädlichen Einflüssen zu schützen.
Topische Therapie und weitere Optionen
Die eigentliche Behandlung orientiert sich am Ausmaß von Entzündung und Barrierestörung. Bei leichten Ekzemen erfolgt zunächst eine symptomatische Therapie bzw. eine Behandlung mit weniger stark wirksamen topischen Glukokortikosteroiden; bei mittelschweren bis schweren Handekzemen wird in der Regel eine stärkere Wirkstärke erforderlich. Ergänzend können eine UV-Therapie oder eine orale Therapie mit dem Retinoid Alitretinoin eingesetzt werden.
Für besonders schwere, chronisch rezidivierende Formen (Stufe 3) werden nach Darstellung der Referentin heute häufig Therapieansätze genutzt, die aus der Behandlung der mittelschweren bis schweren atopischen Dermatitis übernommen wurden; dabei wird betont, dass diese für atopische Dermatitis zugelassen sind und nicht per se für Handekzeme unterschiedlicher Ätiologie.
Topische Glukokortikosteroide: Rolle und Limitationen
Topische Glukokortikosteroide nehmen in der Therapie des Chronischen Handekzems weiterhin eine zentrale Rolle ein und werden leitliniengemäß als kurzfristige Erstlinientherapie eingesetzt. Entscheidend ist dabei die zeitliche Begrenzung der Anwendung.
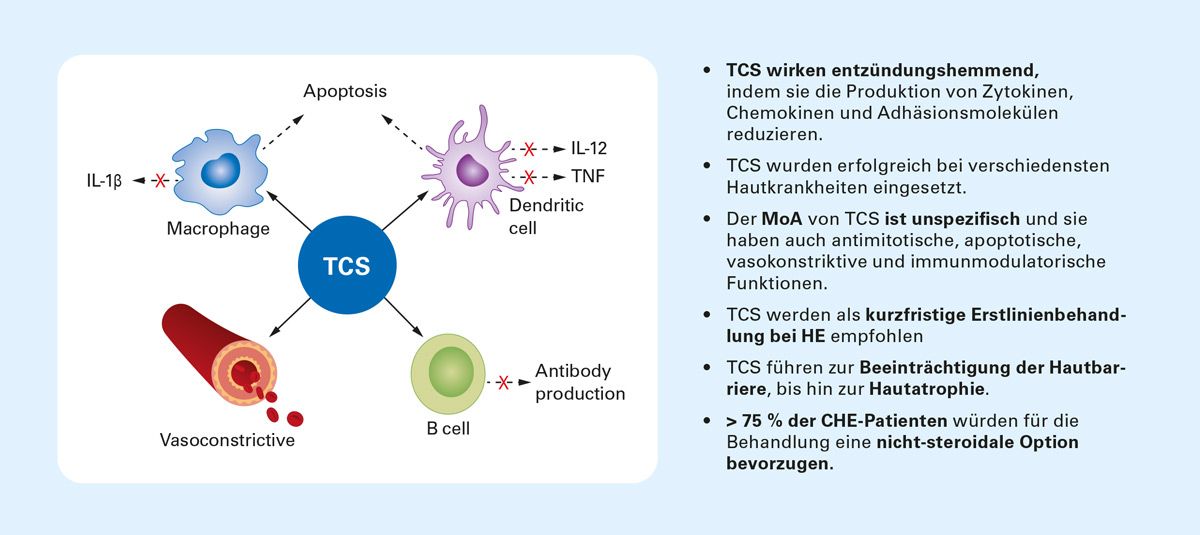
Abb. 6: Topische Glukokortikosteroide beim Chronischen Handekzem: Kurzzeiteinsatz, Limitationen der Langzeitanwendung und Patientenpräferenz.
Kurzfristig steht der entzündungshemmende Effekt im Vordergrund. Bei längerfristiger Anwendung können jedoch relevante Nachteile auftreten, darunter Gewöhnungseffekte, Hautatrophie und weitere unerwünschte Wirkungen. Vor dem Hintergrund der beim Handekzem zentralen Hautbarrierestörung wird eine dauerhafte topische Kortikosteroidtherapie daher nicht empfohlen, da sie die Barriereproblematik ungünstig beeinflussen kann.
Ein weiterer Aspekt ist die patientenseitige Präferenz: Viele Betroffene mit Chronischem Handekzem bevorzugen eine Weiterbehandlung ohne Kortikosteroide; zugleich ist aus der Literatur bekannt, dass zahlreiche Patientinnen und Patienten bei der Vorstellung bereits ein topisches Kortikosteroid angewendet haben.
Auch bei korrekter kurzfristiger Anwendung besteht eine relevante Gruppe, bei der die Wirksamkeit nicht ausreichend ist. Dies wird durch Daten gestützt, nach denen trotz Behandlung mit topischen Glukokortikosteroiden weiterhin ein hoher Anteil der Patientinnen und Patienten über Juckreiz, Rötung und neu auftretende Läsionen berichtet.
Neben der begrenzten Langzeiteignung sind Nebenwirkungen ein wesentlicher Faktor: In einer prospektiven Studie aus Dänemark berichteten fast 85 % der Patientinnen und Patienten unter topischer Steroidtherapie mindestens eine Nebenwirkung; 28,3 % stuften diese als schwerwiegend ein. Häufig genannt wurden eine erhöhte Sensibilität der Hände mit Schmerzen/Stechen sowie das subjektive Gefühl einer dünner werdenden Haut, auch wenn dies klinisch nicht immer eindeutig nachvollziehbar ist.
Konsequenz: Bedarf an nicht-steroidaler Alternative
Aus der zeitlich begrenzten Einsetzbarkeit topischer Glukokortikosteroide ergibt sich der Bedarf an einer nicht-steroidalen Behandlungsoption, die ohne steroidtypische Nebenwirkungen auskommt. Vor diesem Hintergrund wurde eine Versorgungslücke beschrieben, die sich mit der Zulassung der Delgocitinib-Creme geändert hat.
Delgocitinib-Creme
Rationale und Wirkprinzip
Für die Therapie des Chronischen Handekzems besteht insbesondere bei längerfristigem Behandlungsbedarf ein Bedarf an nicht-steroidalen Optionen. Delgocitinib-Creme ist ein pan-JAK-Inhibitor und greift in den JAK-STAT-Signalweg ein. Durch die Hemmung dieses Signalwegs wird die Zytokinproduktion reduziert und damit die Entzündung abgeschwächt; im Zusammenhang mit der Entzündungsreduktion wird zudem von einer Verbesserung der Barrierefunktionen ausgegangen.
Zulassung, Anwendung und Monitoring
Die Delgocitinib-Creme ist seit September 2024 in Deutschland verfügbar und zugelassen zur Behandlung von Erwachsenen mit mittelschwerem bis schwerem Chronischem Handekzem, wenn topische Kortikosteroide nicht ausreichend wirksam oder nicht geeignet sind.
Die Anwendung erfolgt zweimal täglich als dünner Auftrag. Die Creme wird als leicht und schnell einziehend beschrieben. Die Behandlung wird bis zum Erreichen einer erscheinungsfreien oder fast erscheinungsfreien Haut fortgeführt und dann beendet. Bei ersten Anzeichen eines erneuten Schubs wird die Behandlung erneut zweimal täglich aufgenommen. Bei fehlender Besserung nach zwölf Wochen soll die Behandlung nicht weitergeführt werden.

Abb. 7: Delgocitinib‑Creme: Indikation, Anwendung (2× täglich), Therapieprinzip (Behandlung bis (fast) erscheinungsfrei; Wiederaufnahme bei ersten Schubzeichen; Abbruch bei fehlender Besserung nach 12 Wochen) und Monitoring (kein Labormonitoring).
Ein Labormonitoring ist nicht vorgeschrieben, da die systemische Resorption an den Händen als sehr gering angegeben wird.
Einordnung im Therapieschema und Einsatz bei Subtypen
Die therapeutische Einordnung ergibt sich aus der Zulassung: Delgocitinib-Creme ist als Option nach der topischen Kortikosteroidtherapie bei erwachsenen Patientinnen und Patienten vorgesehen, wenn Steroide nicht ausreichend oder nicht geeignet sind. Die Anwendung ist bei allen Subtypen des Chronischen Handekzems möglich.
Klinische Evidenz: DELTA-1, DELTA-2 und DELTA-3
DELTA-1 und DELTA-2 sind zwei identische randomisierte Phase-III-Studien bei Erwachsenen mit mittelschwerem bis schwerem Chronischem Handekzem. Über 16 Wochen wurde die 2x tägliche Anwendung von Delgocitinib-Creme vs. Vehikel-Creme verglichen.
DELTA-3 ist eine Open-Label-Studie über 52 Wochen, in der alle Patienten Delgocitinib-Creme erhielten. Die Anwendung erfolgte nach Bedarf: Bei (fast) erscheinungsfreier Haut wurde pausiert, bei beginnendem Schub wurde behandelt – entsprechend dem späteren Anwendungskonzept.
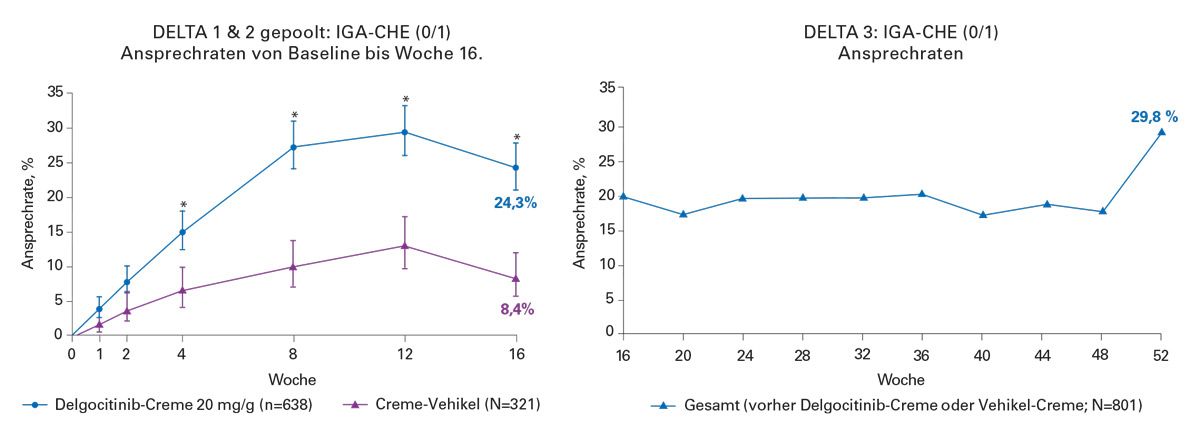
Abb. 8 Studiendesign der DELTA‑1/‑2‑Studien (randomisiert, vehikelkontrolliert, 16 Wochen) und der DELTA‑3‑Studie (Open Label, 52 Wochen; bedarfsorientierte Anwendung).
Wirksamkeit: IGA-CHE
Für die Wirksamkeitsdarstellung werden gepoolte Daten aus DELTA-1/-2 den Daten aus DELTA-3 gegenübergestellt. Als Endpunkt dient u. a. der Investigator’s Global Assessment of Chronic Hand Eczema (IGA-CHE), ein Instrument zur Beurteilung der Aktivität des Chronischen Handekzems. In Woche 16 wird eine Überlegenheit gegenüber Vehikel-Creme beschrieben; in DELTA-3 wird eine langfristige Krankheitskontrolle über 52 Wochen dargestellt. Der Endpunkt „erscheinungsfrei oder fast erscheinungsfrei“ gilt dabei als strikt, da bereits ein wahrnehmbares Erythem/Rötung das Kriterium nicht erfüllt.
Wirksamkeit: HECSI (HECSI-75 und HECSI-90)
Als weiteres Instrument wird der Hand Eczema Severity Index (HECSI) verwendet, der klinische Zeichen sowie Ausbreitung/Lokalisation an Händen und Handgelenken berücksichtigt. Für HECSI-75 (75 %ige Verbesserung) wird in DELTA-1/-2 ein signifikanter Unterschied gegenüber Vehikel-Creme beschrieben; in DELTA-3 bleibt das Ansprechen unter Anwendung nach Bedarf erhalten. Auch unter dem strengeren Kriterium HECSI-90 (90 %ige Verbesserung) wird ein Unterschied in Woche 16 gegenüber Vehikel-Creme berichtet und über die Open-Label-Phase fortgeführt.
Patienten-relevante Symptome: Juckreiz und Schmerz
Neben dem sichtbaren Befund sind Juckreiz und Schmerz zentrale patienten-relevante Symptome. Für Delgocitinib-Creme wird eine sehr frühe Symptomverbesserung beschrieben: eine signifikante Verbesserung des Juckreizes ab Tag 1 und des Schmerzes ab Tag 3 im Vergleich zur Vehikel-Creme. Dies wird mit einer Verbesserung der Lebensqualität in Zusammenhang gebracht.
Wirksamkeit in unterschiedlichen Subtypen
Für die klinische Praxis ist die Wirksamkeit über unterschiedliche Subtypen relevant. In DELTA-3 wurde für verschiedene Subtypen – genannt werden u. a. atopisches Handekzem, allergisches und irritatives Kontaktekzem, vesikuläres sowie hyperkeratotisches Handekzem – eine gute Wirksamkeit gezeigt, gemessen als Anteil der Patientinnen und Patienten, die im Studienverlauf mindestens einmal ein HECSI-75-Ansprechen erreichten.
Sicherheit, systemische Exposition und Monitoring
Das Sicherheitsprofil ist in DELTA-1/-2 vergleichbar mit der Vehikel-Creme. In DELTA-3 bleibt das Sicherheitsprofil unter längerfristiger Anwendung über bis zu 52 Wochen unverändert. Im Zusammenhang mit der Sicherheitsbewertung wird die geringe systemische Exposition betont. Zur Einordnung werden Plasmakonzentrationen zu mehreren Zeitpunkten herangezogen, die sehr niedrig und über die Zeit unverändert angegeben werden. Daraus wird die Aussage abgeleitet, dass Laborkontrollen nicht erforderlich sind.
Fallbeispiele
Zur klinischen Einordnung werden zwei Fallbeispiele herangezogen. Für das erste wird zwischen Woche 0 und Woche 16 eine deutliche klinische Verbesserung beschrieben; als besonders relevant werden Juckreiz und Schmerz genannt, die in Woche 16 mit null Punkten angegeben werden. Für das zweite Fallbeispiel wird eine kontinuierliche Abnahme der erhobenen Parameter von Woche 0 bis Woche 16 dargestellt.
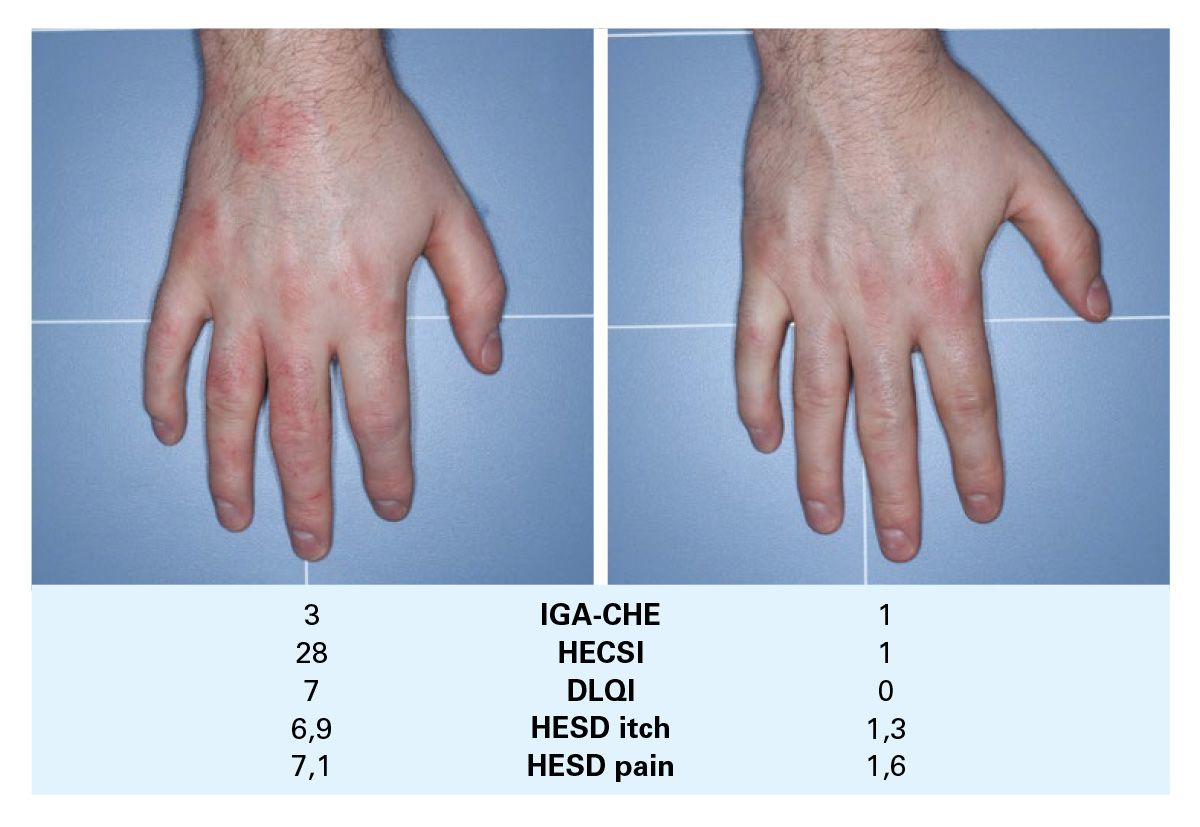
Abb. 9: Fallbeispiel: klinischer Verlauf unter Delgocitinib-Creme (Woche 0 vs. Woche 16) mit Rückgang von Juckreiz und Schmerz.
Alitretinoin und Head-to-Head-Studie DELTA FORCE
Alitretinoin: Studiendaten
Für die Bewertung der Wirksamkeit von Alitretinoin, zugelassen bei schwerem CHE, wurden Schweregrad-Messinstrumente herangezogen, die sich von den in den Delgocitinib-Creme-Studien verwendeten Instrumenten unterscheiden. Bei Studien zum Chronischen Handekzem wurden bislang häufig unterschiedliche Endpunkte bzw. Schweregrad-Messinstrumente eingesetzt; dies soll sich künftig durch Initiativen aus neueren Studien ändern, um klarer zu definieren, worauf bei der Untersuchung zu achten ist.
In der damaligen Untersuchung wurde unter anderem geprüft, wie hoch der Anteil der Patienten mit schwerem CHE unter 30 mg Alitretinoin vollständig oder nahezu vollständig abheilt. Dabei zeigte sich für die Dosierung von 30 mg ein Anteil von 48 %, während er für die niedrigere Dosierung bei 28 % lag.
DELTA FORCE: Studiendesign und Therapiealgorithmus
Vor dem Hintergrund, dass in Deutschland zwei Therapieformen für das Chronische Handekzem zugelassen sind, wurden in einer weiteren Studie Delgocitinib-Creme und orales Alitretinoin (nur zugelassen für schweres CHE) direkt miteinander verglichen. Die Studie (DELTA FORCE) war als Head-to-Head-Vergleich zwischen Delgocitinib-Creme und Alitretinoin-Kapseln angelegt und schloss ausschließlich erwachsene Patientinnen und Patienten mit schwerem Chronischem Handekzem ein; insgesamt wurden etwas mehr als 500 Patienten entweder mit Delgocitinib-Creme zweimal täglich oder mit Alitretinoin 30 mg einmal täglich behandelt. Da Alitretinoin als orales Retinoid teratogen ist, wurden bei Frauen im gebärfähigen Alter entsprechende Verhütungsmaßnahmen berücksichtigt.
Die Behandlungsdauer war abhängig vom Therapieansprechen gestaltet: Bei sehr gutem Ansprechen war eine Therapiepause vorgesehen; bei fehlender Besserung nach zwölf Wochen wurde die Behandlung beendet. Bei Besserung ohne vollständige Abheilung konnte die Therapie bis zu 24 Wochen fortgeführt werden; bei erneutem Auftreten von Symptomen nach einer Therapiepause war eine Wiederaufnahme der Behandlung möglich.
DELTA FORCE: Wirksamkeit
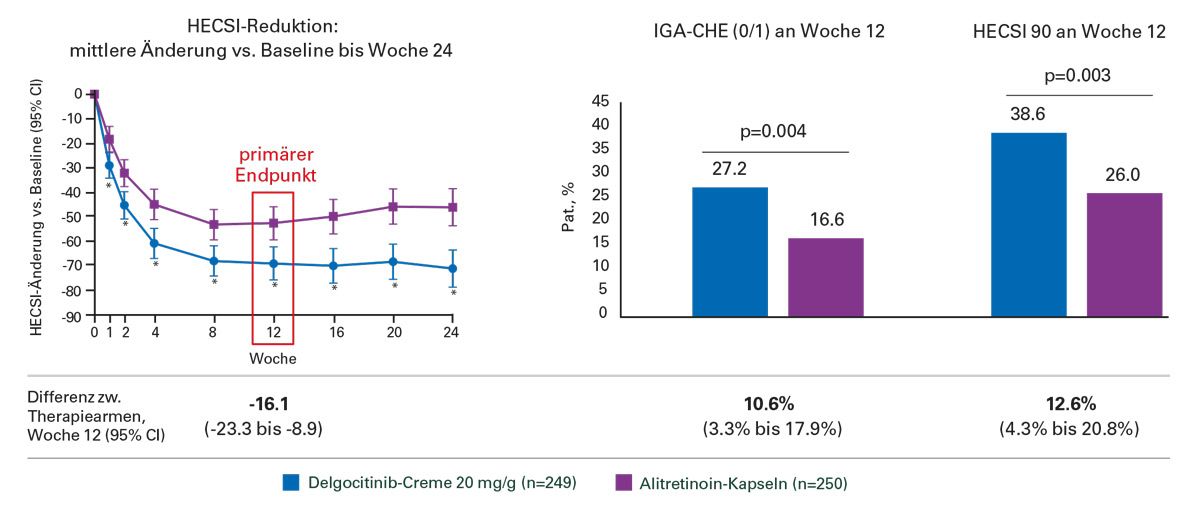
Abb. 10: DELTA FORCE: Wirksamkeitsvergleich von Delgocitinib‑Creme vs. oralem Alitretinoin (30 mg) anhand von HECSI‑Reduktion, IGA‑CHE, HECSI‑90 sowie Juckreiz und Schmerz (Woche 12/24).
In den Ergebnissen zeigte sich, dass Delgocitinib-Creme den Alitretinoin-Kapseln bei Patientinnen und Patienten mit schwerem Chronischem Handekzem überlegen war, unter anderem hinsichtlich der HECSI-Reduktion in Woche 12 sowie bezüglich der Verbesserung nach IGA-CHE und einer 90 %igen HECSI-Verbesserung. Auch bei den für die Betroffenen relevanten Symptomen Juckreiz und Schmerz war Delgocitinib-Creme gegenüber Alitretinoin sowohl in Woche 12 als auch in Woche 24 überlegen.
DELTA FORCE: Sicherheit
Im Sicherheitsprofil traten unter Alitretinoin mehr behandlungsbedingte unerwünschte Ereignisse auf als unter Delgocitinib-Creme; unter Alitretinoin standen hierbei insbesondere Kopfschmerzen im Vordergrund. Für Delgocitinib-Creme ergaben sich keine neuen Sicherheitssignale; die Ergebnisse waren mit den zuvor dargestellten DELTA-Studien vergleichbar.
Fazit
- Das Chronische Handekzem (CHE) ist eine heterogene Erkrankung mit mehreren klinischen und ätiologischen Subtypen
- TCS sind für die kurzfristige Erstlinienbehandlung des HE empfohlen.
- >75 % der CHE-Patienten würden für die Behandlung eine nicht-steroidale Option bevorzugen
- Derzeit sind nur zwei Therapien für alle Formen des CHE zugelassen:
- Delgocitinib-Creme für das mittelschwere bis schwere CHE und Alitretinoin für das schwere CHE
- Es zeigte sich eine überlegene Wirksamkeit und Sicherheit von Delgocitinib-Creme vs. Alitretinoin bei Patienten mit schwerem CHE
Literatur
Apfelbacher C, et al. Acta Derm Venereol. 2014;94:163–167.
Apfelbacher C, et al. Br J Dermatol. 2025;192(6):1047–1054.
Bauer A, et al. S2k-Leitlinie Handekzem. AWMF-Register 013-053.
Bauer A, et al. J Dtsch Dermatol Ges 2023;21:1054–1074.
Bissonnette R, et al. The Lancet 2024;404(10457):1041–1052.
Del Rosso J, Fallon Friedlander S. J Am Acad Dermatol 2005;53:S50–58.
Del Rosso J, et al. J Clin Aesthet Dermatol. 2013;6(11):20-7.
Diepgen TL, et al. J Dtsch Dermatol Ges 2015;13:e1–e22.
Dubin C, et al. Ther Clin Risk Manag 2020;16:1319–1332.
Egeberg A, et al. JAAD International 2024;14:77–83.
Giménez-Arnau AM, et al. Lancet 2025;405(10488):1676–1688.
Gooderham M, et al. J Am Acad Dermatol 2025; doi: 10.1016/j.jaad.2025.02.044.
Grant L, et al. Adv Ther. 2020;37:692–706.
Herloch V, Elsner P. J Dtsch Dermatol Ges. 2021;19(5):720-742.
Lee GR, et al. Dermatol Ther. 2019;32:e12840.
Leung DY, et al. J Clin Invest 2004;113:651–657.
Meding B, Järvholm B. J Invest Dermatol. 2004;122:873–7.
Milanesi N, et al. Clin Exp Dermatol 2015;40:533-536.
Ruzicka T, et al. Br J Dermatol. 2008;158(4):808-817.
Tanimoto A, et al. Inflamm Res. 2015;64:41–51.
Tauber M, et al. J Eur Acad Dermatol Venereol. 2020;34:1529–1534.
Thaci D, et al. J Eur Acad Dermatol Venereol. 2025; doi: 10.1111/jdv.20777.
Thyssen JP, et al. J Eur Acad Dermatol Venereol. 2020;34:e429–e430.
Thyssen JP, et al. Contact Dermatitis 2022;86:357–378.
Uva L, et al. Int J Endocrinol 2012;2012:561018.
Virtanen AT, et al. BioDrugs. 2019;33:15–32.
Worm M, et al. Br J Dermatol 2022;187:42–51.
Yu M, et al. J Dermatol 2013;40:406–407.
Hinweis: Diese Liste enthält die publizierten Fachartikel zum Vortrag. Ergänzende Daten aus Postern, behördlichen Dokumenten sowie detaillierte Subanalysen sind Bestandteil der Foliensätze.
Bildquellen
Titel: © Prostock-studio – stock.adobe.com
Abb 2: © DermNet 2025; https://dermnetnz.org und © Shutterstock – Shutterstock.com
Abb 9: © LEO Pharma GmbH

Tutorielle Unterstützung
Die tutorielle Unterstützung der Fortbildungsteilnehmer erfolgt durch unseren ärztlichen Leiter Dr. med. Alexander Voigt in Zusammenarbeit mit der arztCME-Redaktion. Inhaltliche Fragen können über das Kommentarfeld, direkt per Mail an service@arztcme.de oder via Telefon unter Tel.: +49(0)180-3000759 gestellt werden. Inhaltliche Fragen werden von unserem ärztlichen Leiter bzw. nach Rücksprache mit diesem und evtl. dem Autor auch von der arztCME-Redaktion beantwortet.
Technischer Support
Der technische Support der Online-Akademie arztCME.de erfolgt durch geschulte Mitarbeiterinnen und Mitarbeiter des Betreibers health&media GmbH unter der E-Mail-Adresse technik@arztcme.de oder via Telefon unter Tel.: 49(0)180-3000759.