Chlortalidon in der Therapie der arteriellen Hypertonie
Interessengebiete: Allgemeinmedizin und Innere Medizin, Kardiologie
Bluthochdruck (arterielle Hypertonie) ist eine der häufigsten chronischen Erkrankungen weltweit und der wichtigste modifizierbare Risikofaktor für kardiovaskuläre Erkrankungen. Thiazid- und thiazid-ähnliche Diuretika spielen in der leitliniengerechten medikamentösen Therapie eine wichtige Rolle. Trotz verfügbarer Leitlinien sind viele Patientinnen unzureichend oder nicht optimal behandelt. Unterschiedliche Leitlinienempfehlungen, Nebenwirkungen und Auswahl der Diuretika stellen eine Herausforderung im Praxisalltag dar.
Diese Fortbildung vergleicht aktuelle Leitlinienempfehlungen zur Therapie der arteriellen Hypertonie, erläutert Grundlagen und Wirkmechanismen von Thiazid- und thiazid-ähnlichen Diuretika und gibt Hinweise zu Einsatzmöglichkeiten, Vorteilen und Risiken von Chlorthalidon.
Kursinhalt
Inhaltsverzeichnis
Einleitung
Liebe Kolleginnen und Kollegen, ich freue mich, heute mit Ihnen über das Thema Chlortalidon in der Therapie der arteriellen Hypertonie sprechen zu können. Ich möchte mich kurz vorstellen. Ich bin niedergelassene Kardiologin in Ratingen und beschäftige mich vorrangig mit allen Themen der nicht-interventionellen Kardiologie. Das Thema arterielle Hypertonie ist im Praxisalltag an der Tagesordnung. Hier sind meine Interessenskonflikte. Besprechen möchte ich mit Ihnen zunächst die Übersicht der Thiazid und Thiazid-ähnlichen Diuretika. Im zweiten Teil geht es um die Leitlinienempfehlungen und die Therapie der arteriellen Hypertonie. Hier ergibt sich die Besonderheit, dass wir mehrere nebeneinander existierende Leitlinienempfehlungen haben. Und abschließend geht es speziell um das Chlortalidon im Zusammenhang mit kardiovaskulären Erkrankungen. Hier möchte ich Ihnen verschiedene Studien vorstellen.
Diuretika
Starten möchte ich mit der Physiologie, sprich, zurück in die Vorklinik. Die Diuretika gehören zu den ältesten Medikamenten gegen Bluthochdruck und die Henle-Schleife gehört zur kleinsten funktionellen Einheit der Niere, dem Nephron. Sie ist entscheidend für die Regulation des Volumenhaushaltes und Elektrolythaushaltes und somit verantwortlich für die Regulation des Herzzeitvolumens und des Blutdrucks. Diuretika sind reversible Hemmstoffe, Carrier-vermittelter Transportsysteme im Tubulussystem der Niere. Wirksame Konzentrationen werden über eine Sekretion im proximalen Tubulus, über Transportmechanismen für Anionen und Kationen, erzielt. Es kommt dann zu einer Diuretika bedingten Abnahme des intravasalen Volumens und zu einer Hyponatriämie und Aktivierung des RAAS. Die Thiaziddiuretika führen dazu, dass der Natrium-Chlorid-Cotransporter im proximalen Teil des distalen Tubulus gehemmt wird. Wir sehen auf der rechten Seite eine Übersicht der Diuretika. Wir sehen bei den Thiaziddiuretika, dass der Wirkungseintritt protrahiert erfolgt. Wir haben im Unterschied zu den anderen Diuretika, insbesondere den Schleifendiuretika, eine längere Wirkungsdauer. Das macht diese Diuretika geeignet für eine Dauertherapie. Sie sind nicht so stark theoretisch wirkend wie zum Beispiel die Schleifendiuretika. Sie bewirken eine maximale Diurese von 10 bis 15 Prozent des Glomerulumfiltrats.
Thiazide und Thiazid-ähnliche Diuretika
Bekanntester Vertreter der Thiazide ist das Hydrochlorothiazid, das es in verschiedenen Fix-Kombinationen mit anderen Antihypertensiva gibt. Wir sehen hier genannt die Thiazid-ähnlichen Diuretika, auf den Unterschied komme ich gleich zu sprechen.
Hier sind die bekanntesten Vertreter, das Chlortalidon, das Xipamid und das Indapamid. Wir hatten gesagt, dass die Thiaziddiuretika und auch Thiazid-ähnlichen Diuretika über den Natrium-Chlorid-Cotransporter wirken. Wir haben zunächst eine diuretische Wirkung in der Initialphase, die gegenregulatorisch kompensiert wird. Der antihypertensive Effekt hält trotzdem an. Wie kann man sich das erklären? Über die Hemmung dieses Cotransporters sinkt der systemische Natriumgehalt, das intrazelluläre Natrium in den Gefäßmuskelzellen nimmt ab. Das führt zu einer Aktivierung des Natrium-Calcium-Austausches, intrazelluläres Calcium sinkt.
Es kommt über die Aktin-Myosin-Interaktion zu einer Vasodilatation. Die Sensitivität gegenüber Noradrenalin und Angiotensin nimmt ebenfalls ab. Der Unterschied zwischen den Thiaziden und den Schleifendiuretika ist darin begründet, dass wir bei den Thiaziddiuretika oder Thiazid-artigen Diuretika ein Low-Ceiling-Diuretikum haben. Das bedeutet, sie wirken bereits in einer niedrigen Dosierung. Wir haben eine flache Dosis-Wirkungs-Beziehung mit einer frühen Plateauwirkung. Das bedeutet, dass eine weitere Steigerung die Wirkung nicht unbedingt verstärkt.
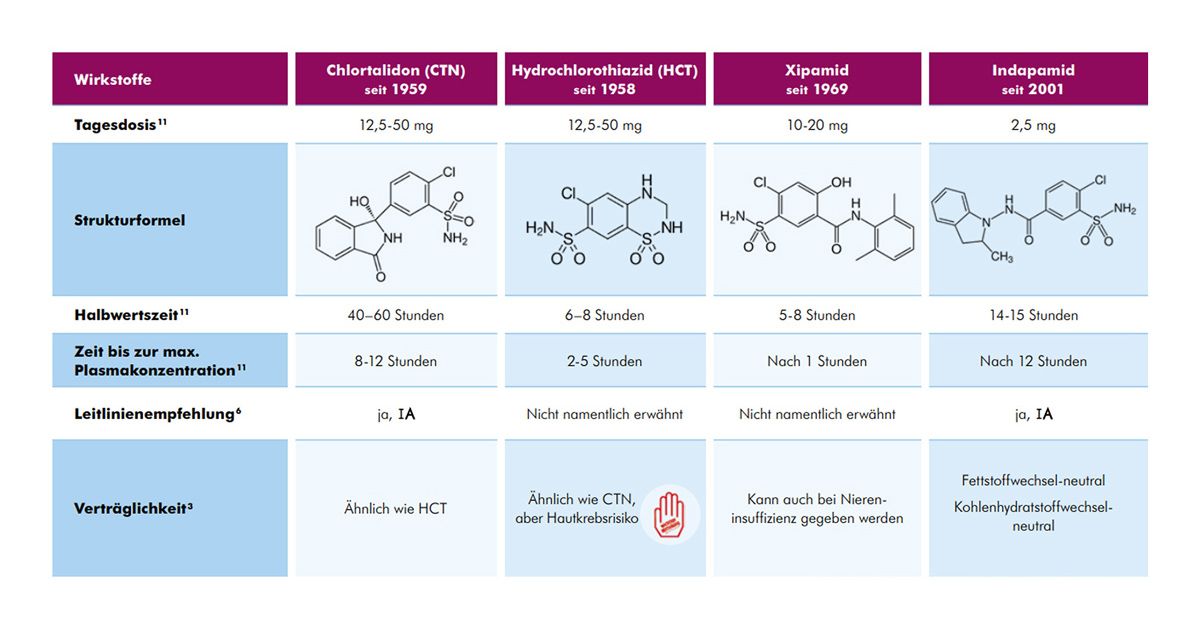
Ich möchte Ihnen hier eine Übersicht der Thiazid und Thiazid-ähnlichen Diuretika zeigen (Abb. 1). Wie unterscheiden sie sich? Sie unterscheiden sich durch die chemische Struktur. Die Thiazide haben einen Benzothiadiazin-Ring, das muss man sich nicht merken. Es ist entscheidend, dass nur die chemische Struktur unterschiedlich ist. Der Angriffsort und die Wirkweise der Thiazide und Thiazid-ähnlichen Diuretika ist gleich. Vor allem unterscheiden sie sich in der Halbwertszeit. Wenn wir links das Chlortalidon sehen, fällt diese sehr, sehr lange Halbwertszeit von 40 bis 60 Stunden auf, im Unterschied zum Beispiel zum Hydrochlorothiazid von 6 bis 8 Stunden. Das toleriert Einnahmefehler und verhindert vor allem Blutdruckspitzen. Darauf werden wir eingehen, wenn es um die Therapie der arteriellen Hypertonie geht.
Leitlinien
Nach diesem Ausflug in die Physiologie und die Pharmakologie möchte ich mit Ihnen über die Leitlinienempfehlungen der arteriellen Hypertonie sprechen. Warum ist die Therapie des Blutdrucks so wichtig? Sie können es hier sehen, die Hypertonie gehört weltweit zu den häufigsten chronischen Erkrankungen mit einer Prävalenz von etwa einem Drittel der erwachsenen Weltbevölkerung. Das ist eine immense Zahl und man sieht, dass die Prävalenz über die letzten Jahre generell zunehmend ist.
Das Hauptproblem ist, dass ein Großteil nicht diagnostiziert ist. Dann gibt es einen Teil, der diagnostiziert, aber nicht behandelt ist und einen Teil, der behandelt, aber nicht kontrolliert ist. Das heißt, die unkontrollierte Hypertonie, bedeutet Blutdruck über 140 zu 90 mmHg, nimmt einen Großteil ein und nur ein kleiner Teil der Patienten ist kontrolliert. Die arterielle Hypertonie hat einen starken Einfluss auf das kardiovaskuläre Risiko. Sie sehen hier die verschiedenen modifizierbaren kardiovaskulären Risikofaktoren aufgeführt, zum einen den Body-Mass-Index, den systolischen Blutdruck, das Non-HDL-Cholesterin, den Raucherstatus und Diabetes mellitus. Wir sehen, dass der systolische Blutdruck den größten Teil des kardiovaskulären Risikos an den modifizierbaren Risikofaktoren einnimmt. Das bedeutet mit anderen Worten, die arterielle Hypertonie trägt am stärksten zur globalen kardiovaskulären Mortalität bei.
Umso wichtiger ist es, dass wir uns mit der Therapie der arteriellen Hypertonie auseinandersetzen. Hier ergibt sich die besondere Schwierigkeit, dass wir drei nebeneinander existierende Leitlinienempfehlungen haben, die ich mit Ihnen diskutieren möchte. Wir sprechen hier über 500 Seiten, sodass man sich fragt, wer hier durchblicken soll.
Gehen wir im Einzelnen darauf ein, wir haben zum einen die Nationale Versorgungsleitlinie der DEGAM, die 2023 publiziert wurde. Sie lehnt sich stark an die gemeinsame Leitlinie der Europäischen Gesellschaft für Hypertonie und Europäischen Gesellschaft für Kardiologie an. Dann wurde 2023 von der Europäischen Gesellschaft für Hypertonie die Leitlinie aktualisiert. Die Europäische Gesellschaft für Kardiologie hat 2024 eine weitere aktualisierte Leitlinie herausgebracht. In vielen Punkten sind sich diese drei Empfehlungen einig, aber es gibt zentrale Unterschiede und das möchte ich mit Ihnen durchgehen. Ein offensichtlicher Unterschied betrifft die Definition der arteriellen Hypertonie. Generell gilt, dass wir ab einem Blutdruck von größer gleich 140 zu 90 mmHg von einer arteriellen Hypertonie sprechen.
ESC 2024
Fangen wir an mit der ESC 2024, diese hat 2024 eine neue Klassifikation der Hypertonie eingeführt. Wir unterscheiden hier nicht mehr zwischen der Hypertonie Grad I, Hypertonie Grad II und III, sondern wir sprechen hier nur von dem nicht erhöhten Blutdruck. Das meint einen Blutdruck kleiner 120 zu 70 mmHg. Die Hypertonie wird ab einem Blutdruck von größer gleich 140 zu 90 mmHg definiert. Als neue Klassifikation wurde die Gruppe des erhöhten Blutdrucks eingeführt, bedeutet ein Blutdruck von 120 bis 139 zu 70 bis 89 mmHg. Diese neue Kategorie wurde eingeführt, um den Blutdruck von Patienten mit einem hohen oder sehr hohen kardiovaskulären Risiko frühzeitig zu kontrollieren. Das bedeutet, man schaut sich das kardiovaskuläre Risiko an und würde bei einem erhöhten Blutdruck eine Lebensstilmodifikation empfehlen. Wenn diese nach drei Monaten nicht zu einer Senkung des Blutdrucks führt, würde man zu diesem Zeitpunkt eine Pharmakotherapie einleiten.
Die ESC betont einen risikobasierten Ansatz im Hypertoniemanagement. Ich möchte Sie mit diesem Flowchart nicht überladen, sondern ich möchte mit Ihnen durchgehen, was es bedeutet, ein erhöhtes Risiko zu haben. Dazu gehört eine etablierte kardiovaskuläre Erkrankung, eine mäßige schwere Niereninsuffizienz sowie Hypertonie-assoziierte Organmanifestationen. Das liegt vor, wenn wir eine linksventrikuläre Hypertrophie haben. Dann geht es um das Vorliegen eines Diabetes mellitus und eine familiäre Hypercholesterinämie. Wenn eine dieser Risikokonstellationen vorliegt, löst das bei einem erhöhten Blutdruck bereits die Maßgabe zur Lebensstilmodifikation aus. Wenn das nicht erreicht werden kann, erfolgt eine medikamentöse Behandlung.
Im nächsten Schritt ist die Berechnung des SCORE2 wichtig. Der SCORE2 erfasst das kardiovaskuläre Risiko über zehn Jahre. Wenn wir hier ein hohes Risiko vorliegen haben, gilt, dass wir auf den Lebensstil achten sollen und eine frühzeitige medikamentöse Therapie einleiten sollen. Dies erfolgt mit dem Ziel, einen Blutdruck von 120 bis 129 zu 70 bis 79 mmHg zu erzielen. Hier wird betont, dass vor allem die ambulante Blutdruckmessung und die Langzeit-Blutdruckmessung gegenüber der Praxis-Blutdruckmessung bevorzugt werden. Der Ziel-Blutdruck gemäß ESC liegt bei 120-129/70-79 mmHg. Ausnahmen stellen sehr alte Patienten oder Patienten mit einer symptomatischen orthostatischen Hypotonie bereits zu Therapiebeginn dar oder wenn wir eine gewisse Gebrechlichkeit haben. Hier gilt der Grundsatz, dass der Blutdruck so niedrig wie möglich, und wie es auch toleriert wird, gesenkt werden soll.
Sie sehen hier den Vergleich der verschiedenen Zielwerte in den Leitlinienempfehlungen. Wenn wir von rechts nach links gehen, so sehen wir, dass nach der Europäischen Gesellschaft für Kardiologie ein Ziel-Blutdruck von 130/80 mmHg angestrebt werden sollte.
Die Europäische Gesellschaft für Hypertonie differenziert hier mehr nach Alter. Bei den älteren Herrschaften sollte möglichst ein Blutdruck kleiner 140/80 mmHg, bei den jüngeren, wie bei der ESC, kleiner 130/80 mmHg vorliegen. Bei der Nationalen Versorgungsleitlinie gilt generell als Zielwert kleiner 140/90 mmHg. Hier gibt es ein Zielkorridormodell bis hin zu einem Blutdruck von 120/70 mmHg, je nach Risiko und Verträglichkeit. Worin sind diese Unterschiede begründet? Zum Zeitpunkt der Publikation der Nationalen Versorgungsleitlinie lagen bestimmte Studienergebnisse nicht vor, die zum späteren Zeitpunkt bekannt geworden sind. Da ist insbesondere die SPRINT Studie zu nennen beziehungsweise haben die Chinesen die STEP-Studie und die ESPRIT-Studie publiziert. Diese belegen, dass es einen Nutzen für eine strengere Blutdruckkontrolle gibt.
Nicht ganz leicht unter einen Hut bringen lassen sich die Empfehlungen zur konkreten Ausgestaltung der Therapie. Prinzipiell gilt für alle drei Leitlinienempfehlungen, dass drei Medikationsklassen im Vordergrund stehen. Das ist zum einen die Gruppe der ACE-Hemmer und Angiotensensin-Rezeptor-Antagonisten, dann die Kalzium-Antagonisten vom Dihydropyridintyp und die Diuretika. Hier sind die Thiazide und die Thiazid-artigen Medikamente wie Chlortalidon und Indapamid zu nennen. Diese haben die wirksamste Senkung des Blutdrucks sowie eine Reduktion kardiovaskulärer Ereignisse gezeigt haben und deswegen als Erstlinienbehandlung zur Senkung des Blutdrucks empfohlen werden.
Wie sieht es mit der konkreten Ausgestaltung der Therapie aus? Hier hat die ESC 2024 eine niedrig dosierte Zweifach-Kombinationstherapie als Initialtherapie eingeführt. Eine initiale Monotherapie wird nur empfohlen, wenn man einen erhöhten Blutdruck hat oder wenn eine gewisse Gebrechlichkeit vorliegt, eine symptomatische orthostatische Hypertonie oder wenn wir sehr alte Patienten haben. Ansonsten sollen wir gemäß ESC-Konzept frühzeitig mit einer niedrig dosierten Zweifach-Kombinationstherapie einsteigen. Das ist der Tatsache begründet, dass sich die Antihypertensiva in ihrer Wirkung ergänzen und wir somit ein möglicherweise günstigeres Nebenwirkungsprofil haben.
Neu ist die Empfehlung einer niedrig dosierten Dreifach-Kombinationstherapie, die gegenüber einer hochdosierten Zweifach-Kombinationstherapie bevorzugt wird. Dies gilt aus demselben Grund, wir haben eine potente Blutdrucksenkung und weniger Nebenwirkungen. Betablocker sind auf allen Stufen vorgesehen, je nach Indikationen. Das meint zum Beispiel, wenn sie als antianginöse Substanz eingesetzt werden, nach Infarkt, im Rahmen einer Herzinsuffizienz oder zur Frequenzkontrolle.
NVL 2023
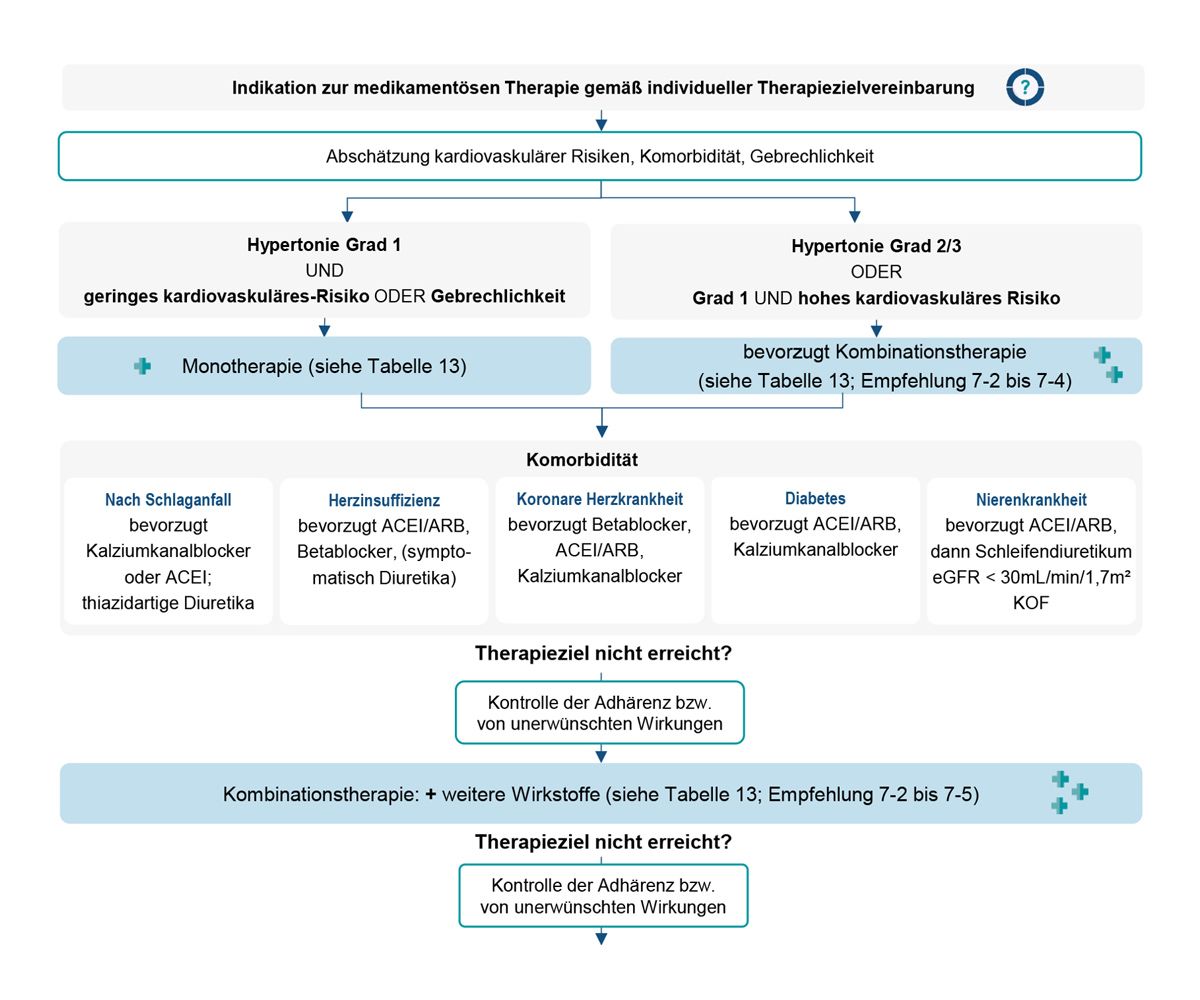
Wie sieht das bei der Nationalen Versorgungsleitlinie (Abb. 2) aus? Sie sehen hier, dass der Streitpunkt die initiale Kombinationstherapie ist. Gemäß der Nationalen Versorgungsleitlinie ist initial eine Monotherapie vorgesehen und erst zu einem späteren Zeitpunkt kommt die Kombinationstherapie hinzu. Es ist aber so, dass die Monotherapie häufig nicht ausreicht. Die Kombination hat in der niedrigen Dosis den Charme, dass sie im Vergleich zur Monotherapie bei gleichem Blutdruckeffekt nebenwirkungsärmer ist.
Trotz guter Wirksamkeit müssen wir die Nebenwirkungen beachten. Sie sehen in der unteren Zeile die Thiazid-artigen Diuretika und Thiazide aufgeführt. Wenn wir rechts schauen, sehen wir, dass vor allem Störungen im Flüssigkeits- und Elektrolythaushalt zu beachten sind, bedingt durch den Wirkmechanismus der Substanzen. Durch den initialen diuretischen Effekt haben wir möglicherweise Adhärenzprobleme. Es kann dazu kommen, dass der Blutzuckerwert erhöht ist und die Triglyceride ansteigen, sodass das metabolische Risiko möglicherweise höher ist. Für das Hydrochlorothiazid haben wir die Besonderheit, dass es zu einer verstärkten Photosensibilisierung der Haut kommen kann, sodass das Risiko insbesondere für weißen Hautkrebs steigt. Sie sehen hier in dem Kommentar in der Mitte, dass gemäß der Nationalen Versorgungsleitlinie das Chlortalidon und Indapamid als stärker und länger wirksam werdend im Vergleich zum Hydrochlorothiazid in niedriger Dosierung aufgeführt werden. Ich möchte es zusammenfassen.
Vergleich
Wenn wir diese drei Leitlinienempfehlungen miteinander vergleichen, haben wir zum einen einen Unterschied bezüglich des Zielwertes, zum anderen aber auch bezüglich der Ausgestaltung der Therapie. Hier empfehlen die Europäische Gesellschaft für Kardiologie und die Europäische Gesellschaft für Hypertonie eine initiale Kombinationstherapie, welche gemäß der Nationalen Versorgungsleitlinie als fakultativ vorgesehen wird. Es sollen möglichst Fix-Kombinationen bevorzugt werden. Das hat einen Vorteil bezüglich der Adhärenz, aber wir haben den Nachteil, dass Fix-Kombinationen teurer sind und die Flexibilität der Dosisanpassungen geringer ist, als wenn wir die Substanzen einzeln hinzunehmen.
Chlortalidon in der Bluthochdrucktherapie
Ich möchte im letzten Part mit Ihnen über das Chlortalidon im Speziellen sprechen, im Zusammenhang mit kardiovaskulären Erkrankungen und mit Ihnen einige Studien durchgehen. Das Chlortalidon ist eine sehr alte Substanz und Sie sehen anhand des Alters der Studien, die aufgeführt sind, dass das Chlortalidon sehr lange auf dem Markt ist.
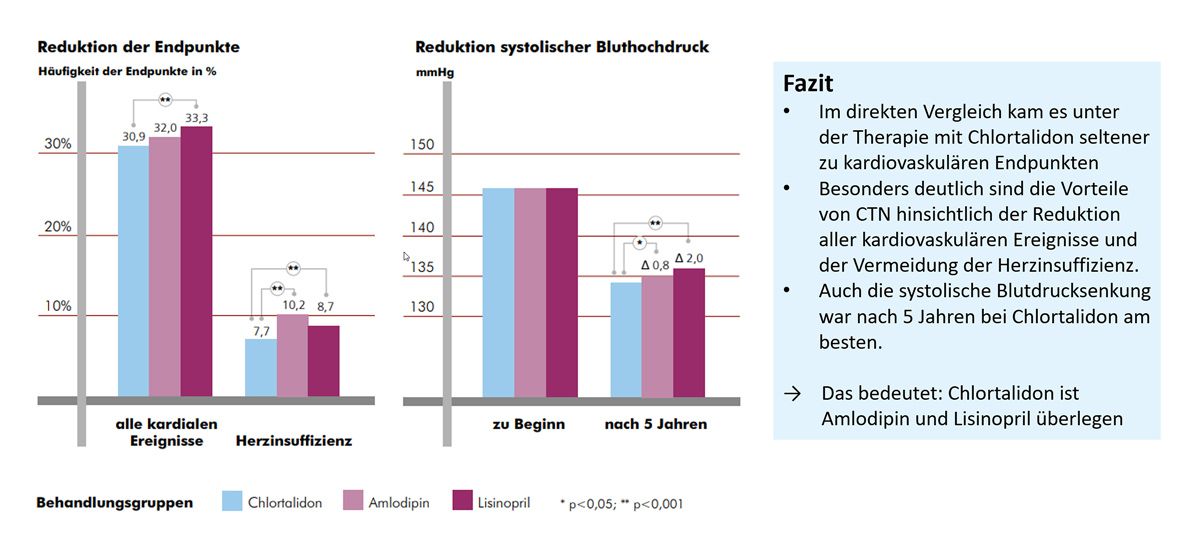
Hier ist vor allem die ALLHAT-Studie zu nennen, die 2002 publiziert wurde. Sie ist eine der wichtigsten Hypertonie-Studien. Primäres Ziel der ALLHAT-Studie war ein Vergleich der Wirksamkeit verschiedener Antihypertensiva bei der Prävention kardiovaskulärer Erkrankungen, und zwar Chlortalidon, Amlodipin, Lisinopril und Doxazosin. Es handelt sich dabei um eine multizentrische, randomisierte, kontrollierte Studie, für die man über 42.000 Patienten betrachtet hat. Ziel-Blutdruck war ein Blutdruckwert kleiner 140/ 90 mmHg über eine Beobachtungszeit von fünf Jahren. Man hat die vier Therapiearme hinsichtlich des primären Endpunktes kardiovaskulärer Tod, nicht tödlicher Myokardinfarkt und andere schwere kardiovaskuläre Ereignisse wie Schlaganfall oder Herzinsuffizienz miteinander verglichen. Der vierte Therapiearm, die Gruppe der mit Doxazosin behandelten Patienten, wurde vorzeitig beendet, weil man eine höhere Ereignisrate hinsichtlich Herzinsuffizienz und Schlaganfälle beobachtet hat. Kommen wir zu den wichtigsten Ergebnissen. Wir haben nur die drei Therapiearme. Wir sehen hier das Chlortalidon in Blau, das Amlodipin in Rosa und die mit Lisinopril behandelten Patienten in Pink. Man sieht, dass generell die Ereignisrate für kardiale Ereignisse in der Gruppe der Chlortalidon-behandelten Patienten am niedrigsten war. Insbesondere hat man gesehen, dass die Prävalenz der Herzinsuffizienz in diesem Therapiearm am niedrigsten war. Wenn wir uns auf der rechten Seite die Reduktion des systolischen Blutdrucks anschauen, hat man gesehen, dass über den Zeitraum der Studie, über die fünf Jahre, die Blutdrucksenkung bei Chlortalidon am stärksten ausgeprägt war.
Zusammengefasst hat diese Studie gezeigt, dass Chlortalidon dem Amlodipin und Lisinopril überlegen war. Wenn wir uns das Chlortalidon im Vergleich zum Hydrochlorothiazid ansehen, sieht man in dieser Studie, dass das Chlortalidon potenter war als das Hydrochlorothiazid. Die statistische Signifikanz wurde mit 0,052 knapp verfehlt. Das ist dadurch begründet, dass bei der Auswertung lediglich drei Studien mit Chlortalidon vorlagen.
Ich möchte hier eine andere Metaanalyse zitieren, die einen Head-to-Head Vergleich zwischen Chlortalidon und Hydrochlorothiazid angestrebt hat. Man hat neun Vergleichsstudien mit über 50.000 Patienten hinzugezogen und hat sich hier die blutdrucksenkende Wirkung zwischen Chlortalidon und Hydrochlorothiazid angeschaut. Das Ergebnis war, dass Chlortalidon sowohl den systolischen als auch den diastolischen Blutdruck stärker senkte im Vergleich zu Hydrochlorothiazid.
Ich möchte auf die Folie zurückgehen, die den Unterschied zwischen den Thiaziden und Thiazid-ähnlichen Diuretika aufweist, um zu überlegen, woran es liegen kann, dass Chlortalidon so potent ist. Ein Punkt fällt am stärksten auf und das ist die Halbwertszeit. Chlortalidon wirkt über einen sehr, sehr langen Zeitraum, was dazu führt, dass Einnahmefehler toleriert werden und Blutdruckspitzen oder Rebound-Effekte reduziert werden. Wenn man sich differenziert Chlortalidon versus HCT über 24 Stunden Tag und Nacht im Vergleich anschaut, fällt insbesondere die nächtliche Blutdrucksenkung auf, die, in Blau, unter HCT deutlich geringer ausgeprägt war, im Vergleich zu Chlortalidon, was hier in Rot dargestellt ist.
Wie sieht es mit den Endpunkten aus? Sie hatten eingangs in der ALLHAT-Studie gesehen, dass kardiovaskuläre Ereignisse und insbesondere Herzinsuffizienz unter Chlortalidon reduziert waren. Hier hat man einen direkten Vergleich zwischen Thiazid-ähnlichen Diuretika und den Thiaziden im Hinblick auf die Endpunkte kardiovaskuläre Ereignisse und Herzinsuffizienz angestellt. Hier sehen wir, dass die Thiazid- ähnlichen Diuretika, in hellgrau dargestellt, zu einer relativen Risikoreduktion für kardiovaskuläre Ereignisse führten. Hier zeigt sich, dass insbesondere die Prävalenz der Herzinsuffizienz unter Thiazid-ähnlichen Diuretika stärker gesenkt wurde im Vergleich zu den Thiaziden. Es ist wichtig, zu nennen, dass bei dieser Studie die Werte hinsichtlich der jeweiligen Blutdrucksenkung bereits korrigiert waren.
Hypertonie und Diabetes
Sprechen wir über das Thema Diabetes und Hypertonie. Wir hatten gesagt, dass Thiazide möglicherweise diabetogen wirken könnten. Das ist ein wichtiger Punkt, weil Diabetes mellitus eine der häufigsten Komorbiditäten der Hypertonie ist. 76 Prozent der Menschen mit Typ-2-Diabetes haben gleichzeitig einen Hypertonus. 50 Prozent weisen eine Insulinresistenz auf und umgekehrt ist die Prävalenz der Hypertonie bei den Typ-2-Diabetikern wesentlich höher als bei den Gleichaltrigen, die keinen Diabetes aufweisen. Hier möchte ich mit Ihnen auf die Therapie eingehen bei Patienten, die einen Hypertonus und einen Diabetes aufweisen. Hier sollen nach dem KBV-Medikationskatalog vorrangig ACE-Hemmer oder AT1-Antagonisten eingesetzt werden. Bei den Diuretika sind generell die Thiaziddiuretika den Schleifendiuretika vorzuziehen. Hier ist erwähnt, dass es Hinweise gibt, dass das Chlortalidon gegenüber dem Hydrochlorothiazid Vorteile aufweist.
Alle diese Substanzen haben mögliche Nebenwirkungen. In dieser Studie wurde Chlortalidon im Vergleich mit Hydrochlorothiazid bezüglich des Nebenwirkungsprofils miteinander verglichen. Hier fiel auf, dass insbesondere die Hypokaliämie unter Chlortalidon sehr viel häufiger auftrat. Warum kommt es zur Hypokaliämie? Wir haben eingangs gesehen, dass die Natriumresorption gehemmt wird. Das führt dazu, dass die Kaliumausscheidung erhöht wird, mit der Gefahr einer Hypokaliämie.
In dieser Studie war das Risiko der Hypokaliämie unter Chlortalidon höher im Vergleich zu HCT, und zwar so ausgeprägt, dass man in dieser Studie keinen signifikanten kardiovaskulären Benefit im Vergleich zum HCT gesehen hat. Wenn wir Patienten mit Thiaziden und Thiazid-artigen Diuretika behandeln, sollten wir auf die Elektrolyte achten.
Ich möchte es zusammenfassen. Was sind die Vorteile von Chlortalidon im Vergleich zu Hydrochlorothiazid? Wir haben gesehen, dass wir eine bessere Blutdruckkontrolle haben, möglicherweise bedingt durch diese sehr lange Halbwertszeit. Wir haben im direkten Vergleich gesehen, dass das Risiko für kardiovaskuläre Ereignisse, insbesondere für die Prävalenz der Herzinsuffizienz, reduziert war. Sie haben sicherlich der Presse vor einigen Jahren entnommen, dass es für Hydrochlorothiazid einen Rote-Hand-Brief gab. Es ist so, dass die Thiazide photosensibilisierend wirken können und darüber kommt es zu einer UV-bedingten DNA-Schädigung und zu einem erhöhten Risiko für weißen Hautkrebs. Die Thiazid-ähnlichen Diuretika gelten hier als potenziell sicherer, die Datenlage ist aber begrenzt. Man kann davon ausgehen, dass das Risiko für weißen Hautkrebs unter Chlortalidon geringer ist im Vergleich zu HCT. Es gibt Hinweise darauf, dass das Chlortalidon möglicherweise stoffwechselneutraler ist in Bezug insbesondere auf die mögliche diabetogene Wirkung von Hydrochlorothiazid.
Auf der anderen Seite haben wir gesehen, dass das Risiko für eine Hypokaliämie unter Hydrochlorothiazid möglicherweise geringer ist im Vergleich zum Chlortalidon. Ein Vorteil von Hydrochlorothiazid ist, dass es mehr Fix-Kombinationen gibt. Generell ist es so, dass wir die Thiazid-artigen und die Thiazide mit sämtlichen gängigen Antihypertensiva kombinieren können, aber es gibt wenig Fix-Kombinationen mit Chlortalidon. Das möchte ich Ihnen hier zeigen. Wir haben zum einen das Monopräparat Chlortalidon, das es in den Dosierungen 25 und 50 Milligramm gibt. Dann gibt es nur Kombinationspräparate mit einem Betablocker, mit Atenolol oder mit Metoprolol. Im Ausland ist das Azilsartan zugelassen, das ich ehrlicherweise nicht kenne. Das heißt, wir haben wenig Auswahlmöglichkeiten bezüglich einer Kombination mit Chlortalidon.
Zusammenfassung
Was haben wir heute besprochen? Wir haben uns die Unterschiede zwischen den Thiaziden und Thiazid-ähnlichen Diuretika angeschaut. Dann ging es um Leitlinienempfehlungen in der arteriellen Hypertonie. Wir haben abschließend das Chlortalidon im Zusammenhang mit kardiovaskulären Erkrankungen besprochen, hier habe Ihnen einige Studien gezeigt. Ich möchte es punktuell zusammenfassen.
Wir haben gesehen, dass das Chlortalidon zu den Thiazid-ähnlichen Diuretika gehört. Eine Besonderheit des Chlortalidons ist die lange Halbwertszeit von circa 40 bis 60 Stunden oder im Mittel 50 Stunden, was es für die Dauertherapie der arteriellen Hypertonie geeignet macht. Wir haben gesehen, dass es einen Low-Ceiling-Effekt gibt. Das heißt, wir haben eine effektive Blutdrucksenkung in niedrigen Dosierungen, bereits ab 12,5 Milligramm pro Tag. Es ist eine alte Substanz, die seit über 60 Jahren zugelassen ist. Es gehört zur First-Line-Therapie in der Bluthochdruck-Therapie und ist mit allen gängigen Antihypertensiva kombinierbar, aber leider gibt es nur wenige Fix-Kombinationen. Wir haben gesehen, dass die effektive Senkung des Blutdrucks zu einer Reduktion der kardiovaskulären Ereignisse führte, insbesondere hier zu nennen die Prävalenz der Herzinsuffizienz. Allerdings ergibt sich möglicherweise ein erhöhtes Risiko für eine eventuelle Hypokaliämie.
Literatur
Diabetes surveillance – Ergebnisse – Bluthochdruck (www.rki.de)
Dineva S, Uzunova K, Pavlova V, Filipova E, Kalinov K, Vekov T. J Hum Hypertens. 2019 Nov;33(11):766-774
Engberink R. et al. Hypertension 2015;65:1033-1040
Grätzel von Grätz P, Ärztezeitung 04/2025
JAMA Intern Med. 2020;180(4):542-551.
Magnussen C et al. Lancet. 2023;389:1273-1285.
McEvoy JW et al. Eur Heart J. 2024
Roush GC et al. Hypertension; 2015;65:1041-1046
The ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group JAMA 2002;288:2981-2997
Tölle M; Cardiovasc 2017; 17(1)

Die als richtig bezeichnete Antwort „Die NVL 2023 legt einen Zielblutdruck von ≥ 140/90 mmHg als idealen Rahmen fest, während die ESC Leitlinie 2024 einen primären systolischen Zielbereich von 120-129 mmHg empfiehlt, wenn gut verträglich.“ ist falsch, der Zielblutdruck soll nicht Größer sondern kleiner 140/90 sein!
Vielen Dank für Ihren wertvollen Hinweis. Die Antwort wurde entsprechend korrigiert.